Cette notice d’information a pour objectif de vous fournir quelques explications simples, pour vous permettre de situer une intervention qui vous a été proposée. La situer dans son principe, ses risques.
Elle n’a pas la prétention d’être exhaustive : cette chirurgie, ses techniques, ses indications évoluent constamment, ses domaines d’application sont très variés.
Aussi votre cas personnel doit faire l’objet d’informations plus ciblées que vous fourniront votre (vos) médecin(s).
Qu’est ce que le foie ?
C’est une glande, la plus volumineuse de l’organisme, qui, très schématiquement, fonctionne comme une usine chimique, transformant les substances nutritives provenant de l’intestin, mais aussi de nombreux produits comme beaucoup de médicaments (les rendant actifs, ou au contraire inactifs, dégradés), et stockant des réserves nutritives. Le foie produit aussi de nombreuses protéines essentielles, notamment à la coagulation du sang.
Cette glande sécrète aussi la bile qui s’écoule dans l’intestin et participe à la digestion. C’est une grosse machine métabolique. Elle est indispensable à la vie : on ne peut vivre que quelques heures sans foie. Et, à la différence
d’autres organes, comme les reins ou le cœur, aucune machine artificielle ne peut suppléer ses fonctions. En revanche, comme ces organes, sa fonction défaillante, son absence peuvent être corrigées par
une transplantation (sujet qui n’est pas abordé dans cette notice). Parmi ses propriétés, l’une est unique dans l’organisme, celle de régénérer son potentiel fonctionnel
par multiplication cellulaire. Elle est particulièrement remarquable et intéressante pour les traitements chirurgicaux (qui consistent pratiquement toujours à enlever une partie plus ou moins importante du foie).
Cette hypertrophie est rapide, obtenue en deux à trois semaines.
Pour être plus clair : la partie enlevée par la chirurgie ne « repousse » pas, mais la partie restante se développe, « grossit », permettant de récupérer la capacité fonctionnelle préalable à la chirurgie.
Anatomie
Situé dans la partie droite de l’abdomen, il est haut placé, entièrement sous les côtes, épousant la courbe du diaphragme ; la vésicule biliaire est appendue à sa face inférieure, sorte de petite poche permettant le stockage de la bile entre les repas.
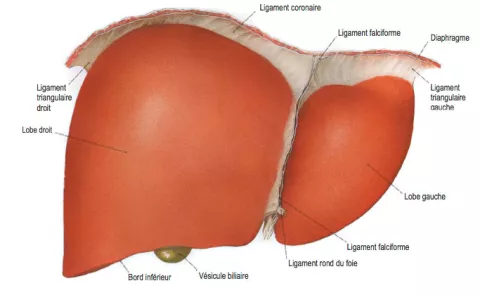
Le foie reçoit une alimentation sanguine double : par une artère (ou deux), comme tous les organes, mais aussi par une veine, ce qui lui est propre ; la veine porte. Cette veine draine le sang de tout l’appareil digestif, pénètre dans le foie où elle se ramifie jusqu’à se diviser en touts petits vaisseaux, des capillaires.
C’est cette disposition veineuse qui permet aux cellules du foie (appelées hépatocytes) d’effectuer leur travail métabolique sur les substances absorbées par le tube digestif. Le sang est donc récupéré par d’autres petites veines qui convergent en, essentiellement, trois grosses veines sus hépatiques qui se jettent dans la veine cave inférieure. Les canaux biliaires récupèrent la bile sécrétée par le foie, suivant le même trajet que les branches de l’artère hépatique et de la veine porte.
Vu d’ensemble le foie est une masse compacte apparemment non structurée.
En fait sa structure anatomique est interne, non visible de la surface du foie, et ordonnée par le trajet, les divisions, les deux ensembles que réalisent d’une part les branches biliaires, artérielles et veineuses portes, d’autre part les branches veineuses sus hépatiques.
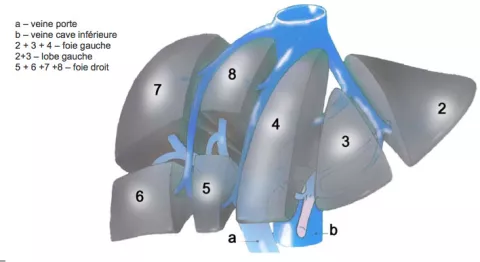
C’est la connaissance de cette structure, pratiquement identique chez tous les humains, qui a permis de subdiviser le foie en sous unités (appelées segments, il y en a 8), et a autorisé le développement de la chirurgie hépatique, en gros à partir des années 1960.
La division des artères et de la veine porte en deux, une branche droite et une branche gauche, dans le hile du foie (l’endroit où convergent artère, veine porte et canal biliaire), définit un foie droit et un foie gauche, la présence d’un reliquat embryonnaire bien visible définit un lobe droit et un lobe gauche.
En fait il ne s’agit que de repères anatomiques, indispensables au chirurgien, mais les fonctions de ces différentes parties du foie sont identiques.
Quelques notions sur les maladies hépatiques
Chapitre très bref, au risque d’être simpliste : des traités de pathologie hépatique sont de très forts volumes.
La grande majorité des maladies hépatiques chroniques est liée à une infection virale (hépatites B et C) ou à une agression toxique (alcool en premier lieu mais aussi médicaments etc.) ou métabolique (surcharge en graisse, diabète mal équilibré). Ces hépatiques chroniques se caractérisent par la destruction d’hépatocytes (les cellules hépatiques), compensée longtemps par la régénération. Mais si l’agression est importante, elle peut en outre détruire également les cloisons situées entre les îlots cellulaires, alors remplacés par du tissu cicatriciel, dur, inextensible, qui étranglera les futures « repousses ». C’est la cirrhose.
Les tumeurs hépatiques : certaines sont primitives, c'est-à-dire originaires des cellules du foie. Elle surviennent le plus souvent, mais pas toujours, sur des foies déjà malades (hépatites ou plus largement hépatopathies chroniques).
D’autres sont secondaires : ce sont des métastases, « tumeurs filles » dont l’origine était dans un autre organe (côlon, estomac, sein, poumon...)
Principes de la chirurgie hépatique.
En pratique il s’agit d’hépatectomies, c'est-à-dire de l’ablation d’une partie plus ou moins importante du foie (nous avons vu que l’ablation totale ne peut s’envisager qu’assortie d’une transplantation).
Et l’indication de loin la plus courante est une tumeur.
Le volume du foie enlevé dépend de plusieurs facteurs : le volume de la tumeur, sa situation (à la surface du foie ou au contraire en profondeur, centrale, à proximité des gros vaisseaux), les possibilités de régénération (maximale sur un foie par ailleurs sain, elle peuvent être très altérées par une maladie chronique du foie).
La découpe du foie peut être « réglée », c'est-à-dire suivant l’anatomie vasculaire et biliaire interne. Elle enlève alors un ou plusieurs segments du foie. Elle peut, en cas de tumeur superficielle, peu volumineuse, se limiter à enlever la lésion et peu de tissu environnant (cela s’appelle alors « tumorectomie », « métastasectomie », « exérèse cunéiforme »..).
L’exigence commune à toutes ces exérèses, ces hépatectomies, est double :
- Ne pas laisser en place de tissu hépatique dévascularisé, ou mal drainé, ou amputé de ses canaux biliaires (cela se traduirait systématiquement par une complication post opératoire).
- Laisser suffisamment de tissu pour que la fonction hépatique soit assurée (qu’il n’y ait pas ce que l’on appelle une insuffisance hépato-cellulaire).
Une technique permet de prévenir, dans une certaine mesure, la survenue d’une telle insuffisance post opératoire critique. C’est l’embolisation portale qui consiste à boucher, trois semaines avant l’opération projetée, les branches portales des parties du foie à enlever.
Cela déclenche l’hypertrophie de la partie non embolisée (et donc sa valeur fonctionnelle), celle qui sera préservée le jour de l’opération.
Bien entendu, elle n’est envisagée que si la résection prévue risque d’être critique.
Comment se déroule la chirurgie ?
Le contrôle premier des vaisseaux.
Il est possible pour certaines exérèses et permet de réduire considérablement les pertes sanguines opératoires, le foie étant un organe gorgé de sang, très hémorragique lorsqu’on le sectionne.
Pour d’autres exérèses, ce contrôle n’est pas techniquement possible, et l’on peut avoir alors recours à une interruption momentanée (par compression) de l’ensemble des vaisseaux du foie (« clampage pédiculaire »).
La section du foie.
Elle est maintenant pratiquement toujours réalisée en utilisant des appareils qui assurent l’obstruction des petits vaisseaux avant leur section (bistouri ultrasonique, coagulation bipolaire..).
La voie d’abord (l’incision)
Habituellement incision transversale, sous les côtes, elle peut être remplacée par un abord laparoscopique (« cœlioscopique »), et ce, dans un nombre croissant d’indications.
Est-ce douloureux ?
Très peu si une laparoscopie a été possible, nettement plus en cas d’incision « classique ».
Néanmoins des techniques d’anesthésie locorégionale (péridurale) ou locale (dans la paroi abdominale) associée à des antalgiques veineux permettent de maîtriser largement ces situations douloureuses.
Les complications possibles
Elles découlent de ce qui vient d’être exposé : hémorragies, fuites biliaires, insuffisance hépatique, infections les résument à peu près.
- Hémorragies : soit pendant l’opération, nécessitant des transfusions, soit après, imposant parfois une réintervention, elles sont expliquées par la texture même du foie. Leur fréquence a été réduite par l’introduction des techniques citées plus haut.
- Fuites biliaires, par la réouverture, la non cicatrisation de canaux biliaires sur la tranche de section du foie. Elles peuvent cicatriser spontanément, ou nécessiter des gestes de drainage, voire une réintervention.
- Hémorragies et fuites exposent à la constitution de collections intra abdominales, et donc à leur infection, là aussi traitées par –outre les antibiotiques- une évacuation par ponction à travers la peau, ou parfois réinterventions.
- L’insuffisance hépatique : transitoire et mineure, elle est très fréquente et même attendue dans les suites immédiates des hépatectomies étendues. Importantes et durables, rare sur un foie sain, elle peut être très grave, causant la mort.
Enfin, comme après toute chirurgie, mais spécialement la chirurgie lourde, peuvent survenir des complications d’ordre général, pas directement dans le champ de la chirurgie : embolie pulmonaire, phlébite, infection pulmonaire, complications cardio-vasculaires. Elles sont au mieux prévenues par un soigneux bilan pré opératoire et des mesures préventives (anticoagulants, préparation respiratoire..).
En pratique
L’indication de cette chirurgie entre, presque toujours, dans le cadre d’une pathologie tumorale et, à ce titre, fait l’objet d’une discussion multidisciplinaire au cours de réunions entre praticiens de spécialités différentes (radiologue, oncologue, chirurgien, hépatologue..).
Des examens préopératoires sont réalisés pour apprécier la fonction hépatique, l’état des différentes grandes fonctions (cardiaque, respiratoire etc..) et le type de chirurgie projeté est alors défini.
L’anesthésiste choisira avec vous les modes de traitement, de prévention de la douleur post opératoire.
S’il s’agit d’une résection importante, vous séjournerez en réanimation (ou équivalent) de un à quelques jours, en surveillance.
Vous reprendrez rapidement une alimentation normale.
Des anticoagulants -pour prévenir une phlébite, une embolie pulmonaire –seront systématiquement (ou presque) administrés pour une durée de deux à cinq semaines.
La fonction hépatique sera surveillée par des analyses sanguines (tests de coagulation et dosage de bilirubine, transaminases).
Bon à savoir
Fumer augmente le risque de complications chirurgicales de toute chirurgie.
Arrêter de fumer 6-8 semaines avant l'intervention élimine ce risque supplémentaire.
Si vous fumez, parlez-en à votre médecin, votre chirurgien et votre anesthésiste ou appelez la ligne Tabac-Info-Service au 3989 pour vous aider à réduire les risques et mettre toutes les chances de votre côté.


